Sebbene il liquido seminale umano contenga melatonina e gli spermatozoi possiedano recettori di membrana per la melatonina, non esistono studi sperimentali che abbiano accertato la relazione tra melatonina e infertilità maschile.
Questo studio ha valutato la correlazione tra la 6-solfatossimelatonina urinaria e la capacità antiossidante totale urinaria e diversi parametri seminali, tra cui la concentrazione, la motilità e la morfologia degli spermatozoi. Inoltre, sono stati analizzati gli effetti in vitro della melatonina sulla motilità degli spermatozoi umani.
Sono stati prelevati campioni di sperma da 52 uomini sottoposti a consulenza per infertilità. La concentrazione degli spermatozoi è stata determinata con il metodo dell’emocitometro, i parametri cinematici della motilità sono stati valutati con un sistema computerizzato di analisi dello sperma, mentre la morfologia e la vitalità sono state valutate rispettivamente con la colorazione Diff-Quick e la colorazione vitale Eosina-Nigrosina. Per la quantificazione della 6-solfatossimelatonina urinaria è stato utilizzato un kit ELISA commerciale, mentre la capacità antiossidante totale urinaria è stata valutata mediante un kit colorimetrico.
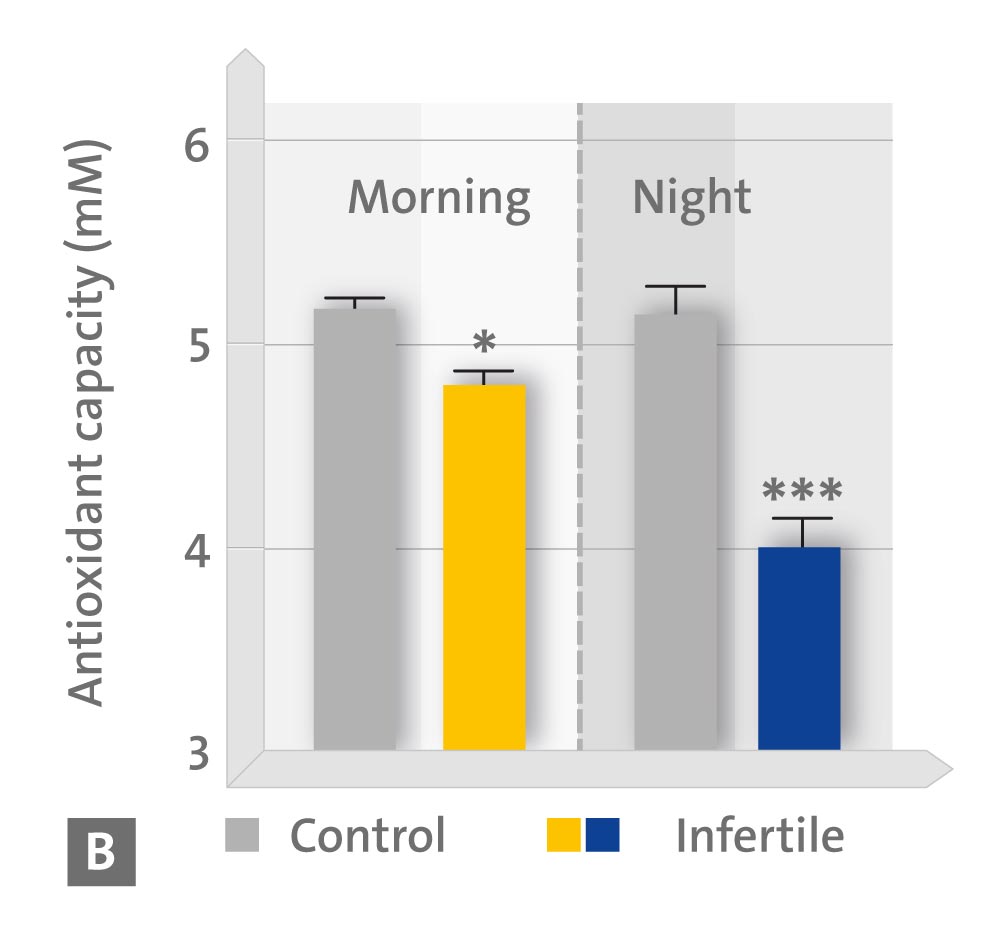
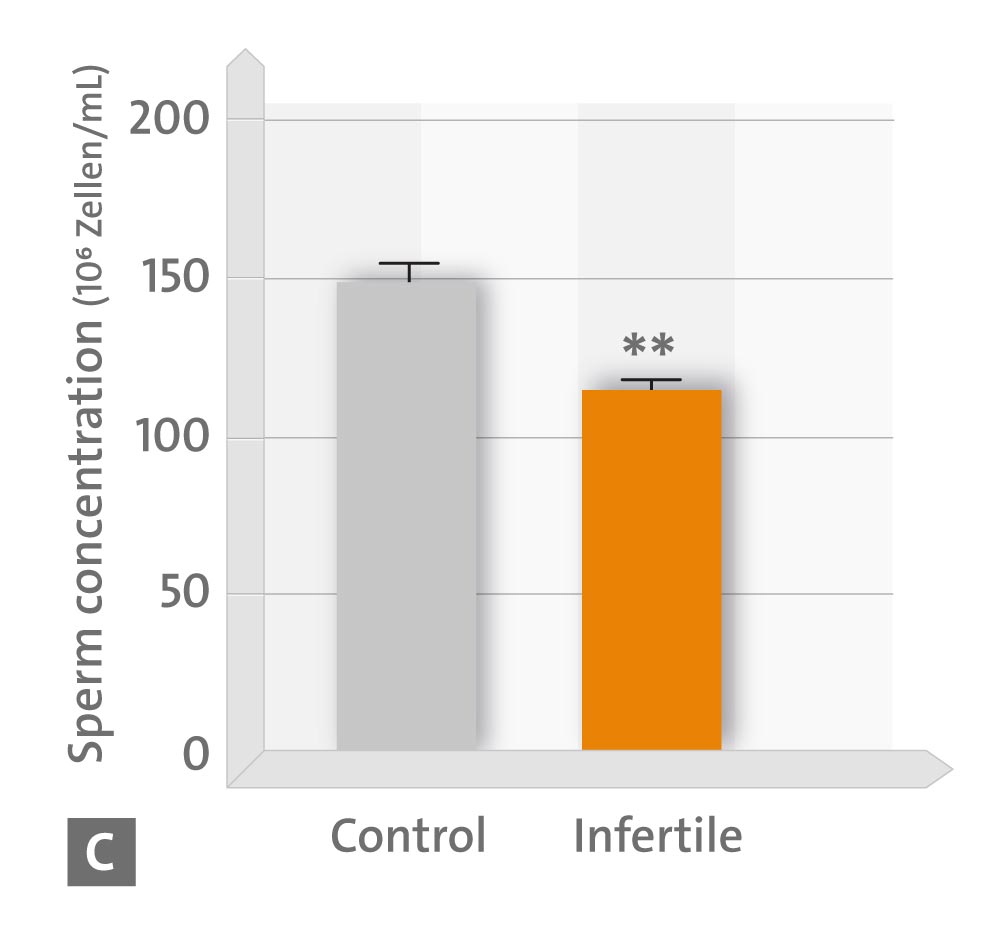
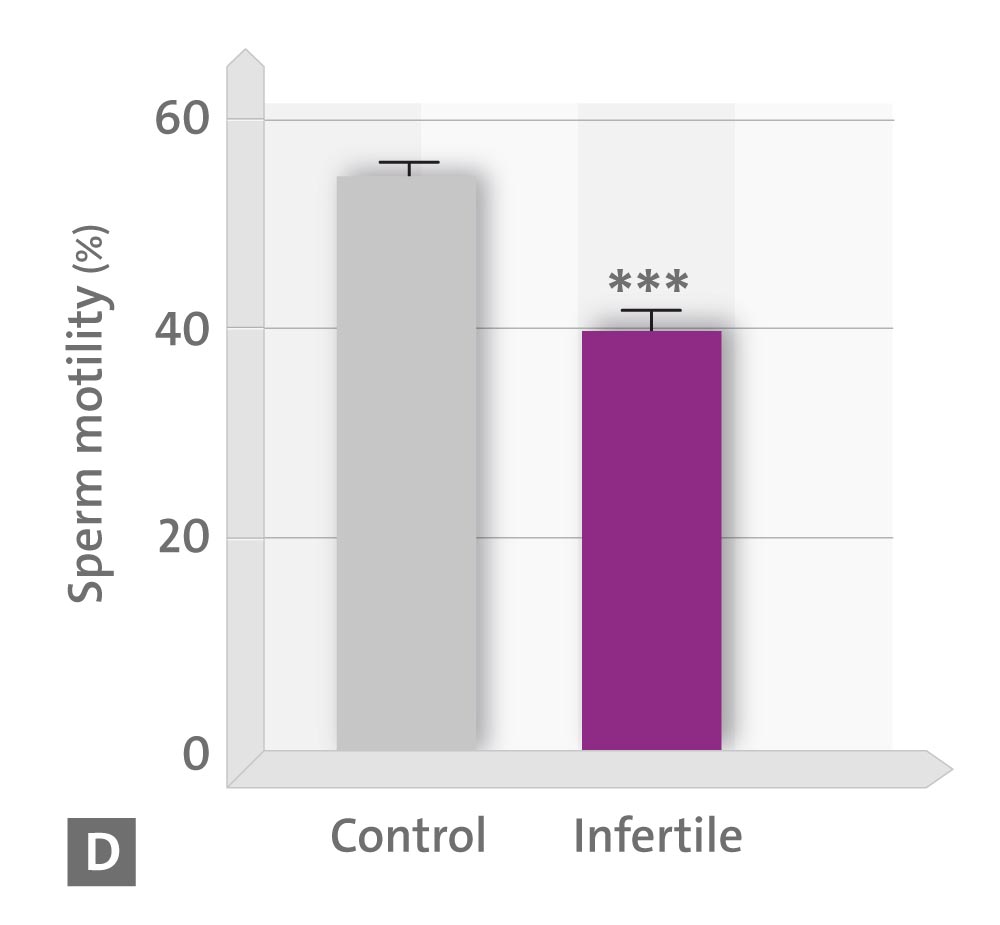
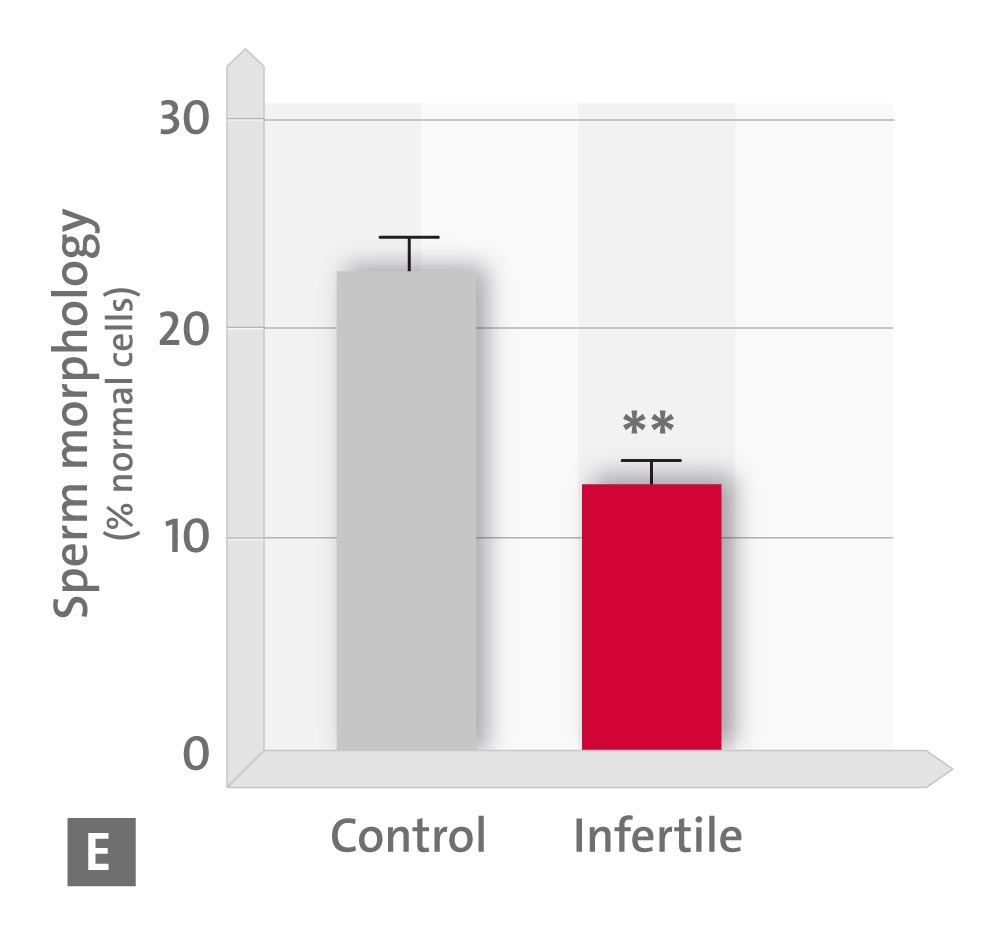
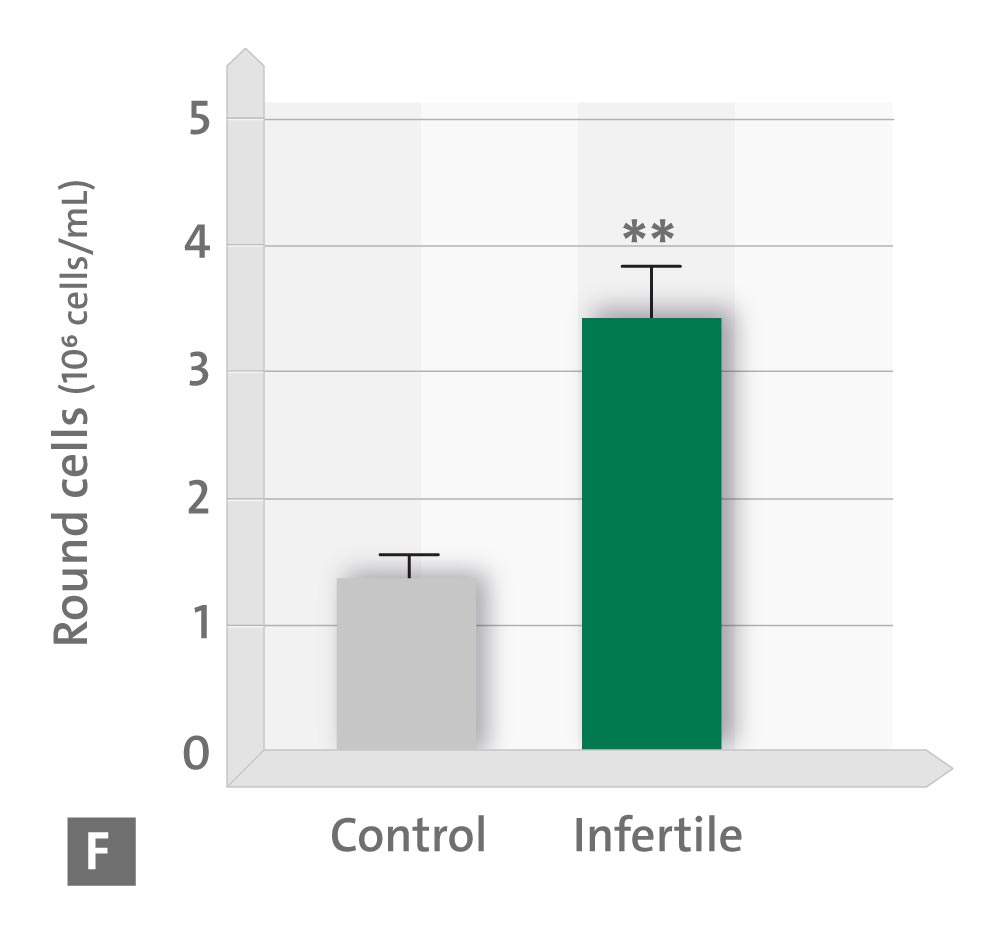
Per gli effetti in vitro della melatonina, i campioni sono stati incubati per 30 minuti in presenza o in assenza di 1 mm di melatonina. I livelli di 6-solfatossimelatonina urinaria e di capacità antiossidante totale sono risultati correlati positivamente con la concentrazione, la motilità e la morfologia degli spermatozoi e negativamente con il numero di cellule rotonde. Inoltre, l’esposizione degli spermatozoi a 1 mm di melatonina per 30 minuti ha migliorato la percentuale di cellule mobili e progressivamente mobili e ha diminuito il numero di cellule statiche, favorendo così la percentuale di cellule rapide.
Pertanto, la melatonina migliora la qualità dello sperma, il che è importante perché l’integrazione di melatonina può essere potenzialmente utilizzata per ottenere un esito positivo della tecnica di riproduzione assistita.
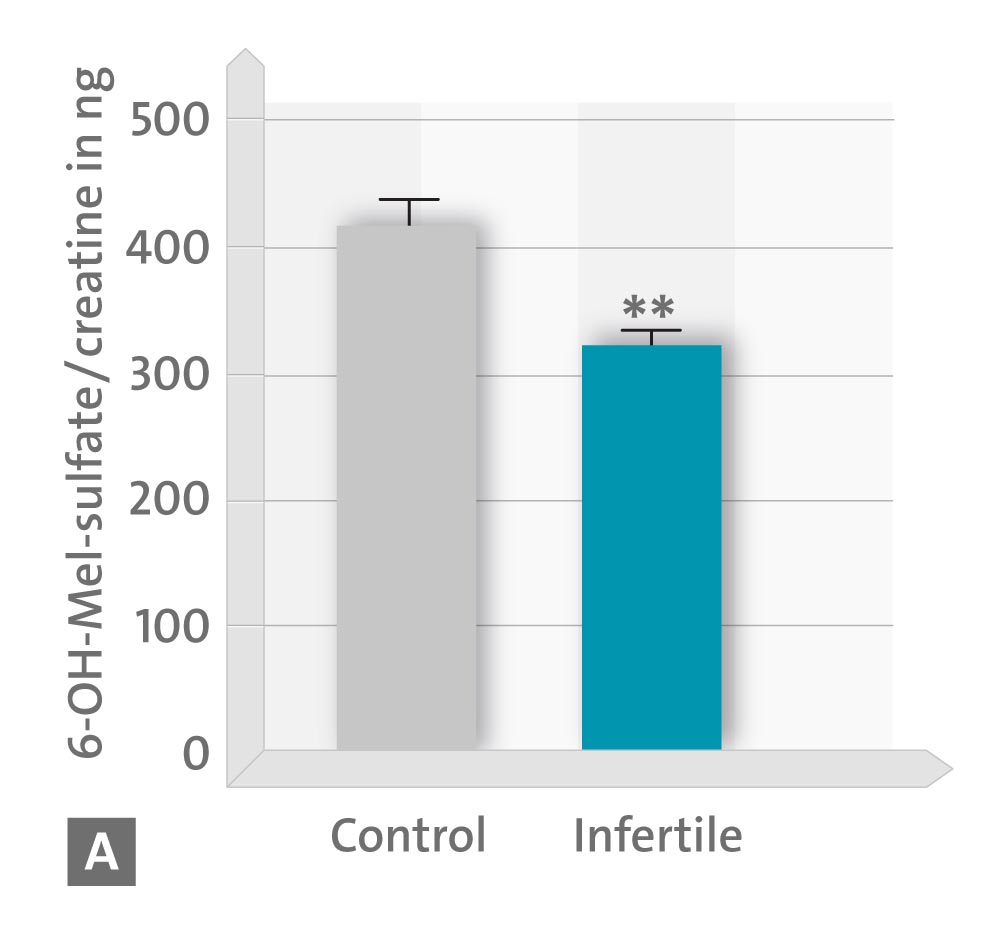
– A concentrazione di 6-idrossimelatonina solfato (6-OHMS) nell’urea;
– B valori diurni e notturni della capacità antiossidativa nell’urea;
– C concentrazione di spermatozoi,
– D motilità degli spermatozoi,
– E morfologia dello sperma e
– F numero di cellule spermatiche rotonde nell’eiaculato.
* p < 0,05; ** p < 0,01; *** p < 0,001 rispetto ai controlli (Fonte: modificato secondo Ortiz A et al., 2011)